
da Chiara | Mag 8, 2026 | Marketing, neuroscienza, Tecnologie, trattamenti corpo, trattamenti viso
Durante un check-up, capita spesso di intuire perfettamente la causa di un inestetismo ma di faticare a spiegarlo alla cliente. Magari provi a descrivere una disidratazione profonda o un inizio di cedimento strutturale, ma per lei, che si guarda allo specchio ogni giorno con occhio critico ma non tecnico, quelle restano solo “parole da estetista”.
Neurologicamente, questo accade perché il cervello della cliente è programmato per l’auto-conservazione: tende a minimizzare i problemi che non vede chiaramente. Per rompere questa barriera, non servono più promesse, ma evidenze oggettive. Lo skin analyzer è uno strumento di diagnostica avanzata agisce come un acceleratore cognitivo: trasforma la tua competenza in una realtà visiva che il cervello della cliente non può ignorare.
Oggi le clienti non vogliono più solo un trattamento viso: vogliono capire, vedere e avere prove concrete che quello che fai funzioni davvero. In questo scenario, la microcamera ad alto ingrandimento diventa il tuo “braccio destro” che cambia il tuo lavoro in cabina: ti aiuta a fare diagnosi più precise, a vendere percorsi e home care con più facilità e a posizionarti come una vera consulente della pelle.
Perché l’osservazione a occhio nudo non basta più
La tua esperienza resta fondamentale, ma da sola ha limiti oggettivi che le clienti percepiscono chiaramente. L’osservazione visiva tradizionale soffre di:
-
La soggettività del giudizio: quando dai un parere a voce, il cervello della cliente lo categorizza come “opinione personale”. Questo può creare esitazione nel momento dell’acquisto di un percorso.
-
L’assuefazione visiva: chi si guarda allo specchio ogni giorno non nota i piccoli miglioramenti. Se la cliente non “vede” davvero il progresso, smetterà di credere nel percorso e interromperà i trattamenti o l’autocura domiciliare.
-
Mancanza di micro-dettaglio: l’occhio nudo non permette di cogliere lo stato reale dei pori, le micro-rughe iniziali o le alterazioni più sottili della texture.
-
Difficoltà nel monitoraggio: con le foto standard è quasi impossibile misurare i cambiamenti minimi dopo ogni ciclo di trattamenti, rendendo difficile per la cliente percepire il valore del percorso.
La rivoluzione della microcamera: ingrandimento e multi-luce
Uno skin analyzer (o skin tester) moderno non è più una semplice fotocamera come quella del cellulare; è quasi un microscopio, che ti permette di scattare immagini ad alta risoluzione o addirittura girare video in tempo reale da mostrare sul monitor alla tua cliente.
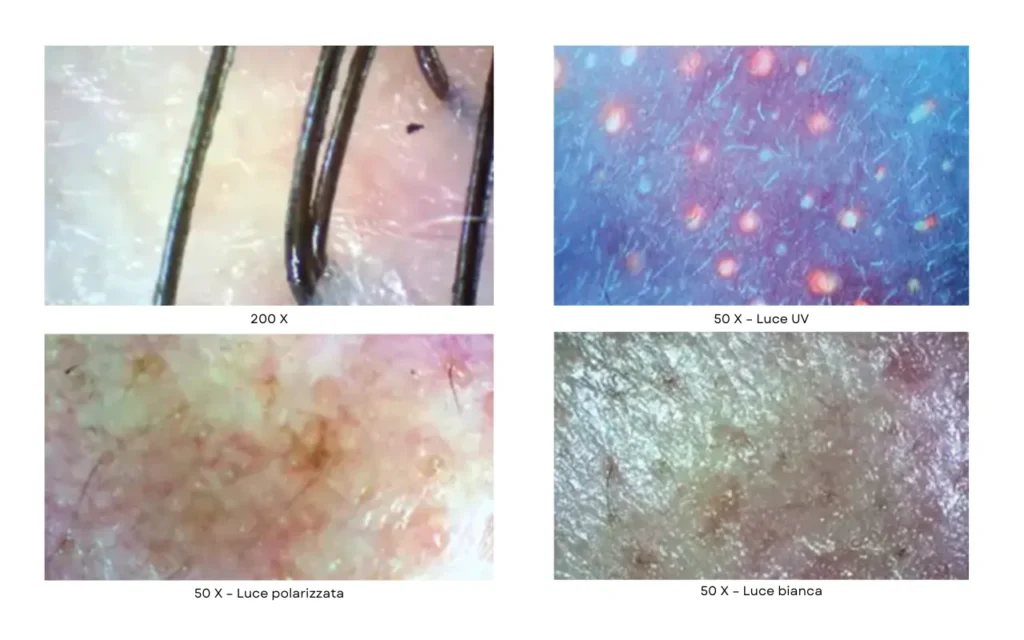
Ingrandimento 50x: la panoramica tecnica
A 50x inizi a vedere la pelle in un modo nuovo: texture, dimensione dei pori, distribuzione delle macchie superficiali, spessore dei peli. È come passare da una foto sfocata all’alta definizione. Questo ti permette di spiegare alla cliente dove la barriera è in sofferenza, dove c’è ispessimento e dove serve lavorare su pulizia profonda o rinnovamento.
Ingrandimento 200x: il viaggio nel micro-mondo
A 200x la pelle diventa un paesaggio meraviglioso.
-
Il microcircolo superficiale: vedi le zone con capillari più fragili o dilatati (visibili per trasparenza attraverso l’epidermide).
-
Lo strato corneo: valuti la qualità delle squame cornee che si staccano (prova di barriera compromessa), lo stato dei follicoli e la profondità reale delle rughe.
-
impatto emotivo: Per una cliente un impatto emotivo potente: la cliente smette di vedere “un difetto” e inizia a vedere “una necessità biologica”.
Luci multiple: più luce, più verità
-
Luce Bianca: mostra la pelle come la vede normalmente la cliente, ma ad alto ingrandimento. Perfetta per una prima analisi oggettiva.
-
Luce Polarizzata: filtra i riflessi superficiali e permette di mettere in evidenza alterazioni vascolari e pigmentazione con estrema chiarezza, idratazione e nutrimento
-
Luce UV / Wood: Fondamentale per la diagnosi preventiva. Individua depositi di melanina epidermica ancora invisibili in superficie, porfirine legate ai batteri dell’acne e zone di disidratazione profonda.
La Scienza conferma: perché la fotografia standard non basta più
Un recente studio comparativo ha dimostrato che le normali fotografie digitali falliscono nel documentare il reale stato della pelle durante i trattamenti di epilazione laser. Il motivo? La fotografia standard non ha la risoluzione necessaria per catturare i peli miniaturizzati (“vellus-like”) che il laser produce durante il percorso.
Analisi dei peli e dei capelli: idratazione, follicoli, spessore e densità
Lo skin analyzer con microcamera non ti aiuta solo sulla pelle, ma diventa uno strumento potentissimo anche per tutto ciò che riguarda i peli e i capelli. Chi fa trattamenti laser, se vuole lavorare con maggiore consapevolezza, non può farne a meno.
Secondo i dati, l’utilizzo di una microcamera professionale permette di rilevare fino al 30% di peli in più rispetto a una fotocamera tradizionale. Questo significa che, senza uno strumento come il WPG SMART SKIN TESTER:
-
Rischi di sottostimare il problema iniziale.
-
Non riesci a dimostrare alla cliente che il pelo si sta miniaturizzando (diventando più sottile e chiaro), anche se è ancora presente.
-
Perdi credibilità quando la cliente vede ancora dei peli ma tu non hai modo di mostrarle che la loro struttura è radicalmente cambiata.
Grazie all’ingrandimento puoi:
-
vedere in modo chiarissimo il colore reale del pelo (biondo, rosso, castano, nero) e spiegare alla cliente perché certi trattamenti (come laser o luce pulsata) rispondono meglio quando c’è più melanina nel fusto;
-
verificare se i follicoli sono davvero chiusi o ostruiti, mostrando il tappo di sebo o cheratina direttamente sullo schermo, invece di limitarti a descriverlo a parole;
-
individuare i follicoli multigemini (più peli che escono dallo stesso “buchino”), che possono facilmente infiammarsi o dare peli incarniti, e proporre strategie specifiche per quelle zone;
-
confrontare la densità e lo spessore del pelo nel tempo, facendo vedere come si assottiglia seduta dopo seduta in un percorso di epilazione avanzata, oppure come cambia in aree stimolate in modo scorretto.
Per la cliente è un cambio di prospettiva totale: non sente più di “togliere i peli”, ma di seguire un vero percorso tecnico in cui tu controlli, misuri e spieghi ogni dettaglio, sia della pelle sia dei peli.
Perché la microcamera professionale batte gli algoritmi
Oggi il mercato propone sistemi “a scatola chiusa” che promettono report automatici. Tuttavia, un algoritmo non potrà mai sostituire la tua professionalità:
-
L’algoritmo non conosce il “momento” della pelle: se la cliente ha appena fatto un peeling, la pelle sarà arrossata. Una macchina potrebbe leggerlo come un “problema”, mentre tu sai che è un ottimo segno di attivazione del microcircolo.
-
Trasparenza vs grafici: le neuroscienze mostrano che vedere immagini reali della propria pelle crea un impatto emotivo molto più forte di un grafico generico con punteggi rossi o verdi.
-
Controllo della Diagnosi: mantieni tu il controllo della spiegazione, senza dipendere da un software rigido che potrebbe sbagliare interpretazione. Puoi fare fermo immagine, comparare più fotografie sullo stesso schermo, girare video su diverse
Trasformare la consulenza in vendite
Scegliere uno strumento compatto, autonomo e dotato di microSD da 15 GB per l’archiviazione significa abbattere i costi di gestione (niente PC esterni, niente licenze software costose). Il ritorno dell’investimento è immediato:
-
Aumento della vendita domiciliare: La consapevolezza visiva spinge la cliente all’acquisto di autocura specifica.
-
Chiusura dei percorsi: I pacchetti viso e corpo vengono venduti sulla base di evidenze oggettive.
-
Fidelizzazione: La cliente percepisce di trovarsi in una clinica estetica avanzata, dove ogni progresso è documentato con precisione scientifica.
Eleva la tua professionalità con WPG SMART SKIN TESTER
Il futuro dell’estetica risiede nella capacità di rendere tangibile l’invisibile. Con 10 megapixel di risoluzione, 3 spettri di luce e la potenza della comparazione simultanea, questo sistema 4 in 1 è lo strumento definitivo per chi desidera differenziarsi con autorità e scienza.
Investire in una microcamera professionale ti permette di rientrare dell’investimento rapidamente:
-
Consulenza tecnica come primo step: proponi l’analisi come ingresso obbligatorio per ogni nuovo percorso.
-
Vendita facilitata: quando consigli un prodotto, lo agganci a un’immagine vista insieme (“Vedi questa zona desquamata? Ecco perché ci serve questo siero”).
-
Materiale marketing: puoi usare le immagini (con consenso) per i social, aumentando la tua autorità percepita.
Conclusione: non limitarti a guardare la pelle, analizzala
Se vuoi smettere di lavorare “a sensazione” e iniziare a fare diagnosi visive oggettive, lo skin analyzer professionale è il punto di svolta. Ti permette di alzare il livello delle consulenze, differenziarti nettamente dalla concorrenza e costruire un rapporto di fiducia basato sulla trasparenza totale senza spendere un capitale.
Non accontentarti di un’analisi superficiale. Trasforma il tuo occhio esperto in un occhio aumentato dalla tecnologia.
👉 Scopri lo Skin Analyzer Professionale nel nostro Shop e potenzia oggi la tua consulenza
🎁 SOLO PER CHI DECIDE DI FARE IL SALTO DI QUALITÀ:
Acquistando WPG SMART SKIN TESTER riceverai in OMAGGIO l’esclusivo “Manuale strategico” ricco di spunti ed esercizi per promuovere il servizio di analisi cutanea.

da Chiara | Apr 21, 2026 | Gestione del personale, Marketing, neuroscienza, Scienza, Tecnologie
Il Futuro dell’Estetica non è un Robot: cosa ci insegna davvero Gallup 2026 (e come usarlo nel tuo centro)
Qualche settimana fa è uscito il nuovo report “State of the Global Workplace 2026” di Gallup, il più grande studio al mondo sul lavoro e sul benessere delle persone.
Forse hai visto qualche titolo sui social, ma in pochi lo hanno letto davvero. E ancora meno l’ha guardato con gli occhi di chi lavora con la pelle, le emozioni e la fiducia.
Questo report, se lo leggi con attenzione, parla anche di te, del tuo centro, del tuo staff e del rapporto con le clienti… anche se non citano mai una cabina estetica in tutto il documento.
Eppure, tra le righe, c’è tutta la nostra storia: la disconnessione, la paura della tecnologia, la fame di relazione autentica.
E soprattutto… una grande opportunità.
Il vero problema non è la tecnologia, ma la disconnessione
Il raporto Gallup dice una cosa forte: solo il 20% dei lavoratori nel mondo è davvero coinvolto nel suo lavoro. Il resto è fisicamente presente, ma emotivamente “assente”.
Questo fenomeno, in psicologia, viene chiamato disconnessione emotiva: mano che esegue, mente lontana; corsi frequentati ma poco applicati; protocolli memorizzati ma non interpretati.
Nel tuo centro questo si traduce in modo molto concreto.
Pensa alle clienti che entrano in cabina e sentono che le guardi di sfuggita, che le tocchi senza guardarle davvero, che le tratti come una “voce in agenda” più che come una persona. Capita più spesso di quanto non si creda, diventa routine e nessuno ci fa più caso.
La neuroscienza conferma una cosa banale ma potentissima: le persone ricordano sempre come si sono sentite durante un’esperienza, molto più del risultato tecnico.
Se la tua cliente sente che sei connessa, attenta, curiosa della sua pelle e della sua storia, del suo benessere, e il suo cervello registra: “Qui mi sento capita. Qui mi posso fidare, sto bene.”
È questo il vero collante della fidelizzazione.
L’AI aumenta la produttività solo se c’è una persona competente dietro
Una delle sezioni più interessanti del report Gallup 2026 riguarda l’Intelligenza Artificiale e l’automazione. Il dato interessante non è “ci sono più macchine”, ma come si usa male la tecnologia. Incredibile vero?
Il messaggio è chiaro: l’AI aumenta la produttività solo dove esiste già una metodologia chiara, una leadership competente e una persona che sa guidare la tecnologia, non viceversa.
Nel tuo centro, questo significa che:
-
un software gestionale può ottimizzare agenda e promemoria, ma non sceglie i trattamenti;
-
un macchinario avanzato può erogare energia precisa, ma non decide se è giusto per quel fototipo, quel ciclo o quel tipo di problematica;
-
un protocollo copiato da qualcun altro può funzionare, ma non è “tuo”.
La vera differenza non la fa il laser, il software, lo skin analyzer o il brand. La fa la tua capacità di interpretare dati, pelle e contesto.
Qui entra in gioco la vera‑competenza:
- guardare la pelle e leggere la storia che cela (skincare disordinata, stress, alimentazione, cicli ormonali)
- adattare frequenza, intensità e durata del trattamento;
- costruire il tuo protocollo;
- spiegare alla cliente in modo semplice, chiaro e sicuro cosa stai facendo e perché.
Questo è ciò che un algoritmo non fa.
E questo è ciò che le clienti sono disposte a pagare.
Più digitale = più fame di relazione umana
Il titolo del report Gallup 2026 è “The Human Side of the AI Revolution”, “Il lato umano della rivoluzione tecnologica”.
E il messaggio è chiaro: più il mondo diventa digitale, più le persone cercano luoghi in cui si sentono davvero viste, ascoltate e capite. Sembra un paradosso ma è inevitabile, siamo umani e cerchiamo umanità.
Le clienti che entrano nel tuo centro:
-
passano ore sui social, davanti a video, immagini filtrate;
-
parlano con chatbot, algoritmi, messaggeri automatici;
-
ricevono consigli “personalizzati” basati su dati, non su empatia.
E cosa desiderano davvero?
Tre cose molto semplici: attenzione reale, consulenza personalizzata, fiducia.
Non un protocollo “uguale per tutte”, ma qualcuno che guarda la loro pelle, capisce i cambiamenti e sceglie la soluzione migliore basandosi su esperienza e dati reali, non solo su un algoritmo generico.
Questa è la triade del valore percepito:
la pelle migliora, la mente si sente capita, il portafoglio decide di tornare.
Il rischio che nessuno dice: diventare esecutrice, non professionista
Il dato più interessante dal punto di vista psicologico‑comportamentale è uno: i ruoli più a rischio non sono quelli tecnici, ma quelli senza pensiero critico.
Tradotto: chi si limita a seguire procedure standard, copia‑incolla protocolli, esegue senza interpretare, è sostituibile.
Non da un robot oggi, ma da franchising, centri low‑cost o personale meno qualificato ma più economico.
Tu invece, se sviluppi:
-
capacità di analisi della pelle (fototipo, storia, risposta ai trattamenti),
-
ragionamento clinico‑estetico (non solo “faccio come mi hanno detto”),
-
personalizzazione reale (non solo “nome di protocollo”),
diventi difficile da sostituire.
E questo è il vero vantaggio competitivo: la tua parte “umana” è proprio ciò che la tecnologia non può replicare.
Come usare Gallup 2026 nel tuo centro (da domani mattina)
Non serve una rivoluzione, ma un piccolo cambiamento di mindset. Eccone alcuni che puoi applicare subito, senza stravolgere la tua routine.
- Inizia, per esempio, a riadattare 5 minuti del tuo tempo in più per ogni cliente.
Non per parlare di più, ma per osservare di più, per fare due domande vere su sonno, alimentazione, stress, per registrare mentalmente o su un foglio “cosa cambia rispetto all’ultimo trattamento”.
- Poi, riduci i protocolli “preconfezionati”.
Puoi usare protocolli base, certo, ma adatta energia, tempo e frequenza alle vere esigenze; spiega alla cliente perché stai scegliendo quella variante, non solo “è così”.
- Usa la tecnologia per liberare tempo, non per sostituire te.
Il software gestionale ti aiuta con appuntamenti, promemoria e follow‑up; il macchinario ti dà energia precisa; le app ti aiutano a educare la cliente.
Ma tu, in cabina, resti la mente dietro ogni scelta.
- Forma il tuo staff sulla “lettura” e non solo sull’uso.
Invece di dire solo “così si fa”, inizia a chiedere: “Cosa vedi sul viso di questa cliente?”, “Secondo te, cosa cambia rispetto alla seduta precedente?”, “Come potremmo modificare il protocollo?”.
- Infine, traccia i risultati e usali per decidere.
Fai foto, annota risposte, segui il ciclo di miglioramento o di epilazione.
Usa questi dati per personalizzare i passaggi successivi, per spiegare alla cliente perché qualche zona risponde meglio di altre, per giustificare un eventuale aumento di prezzo legato alla qualità reale, non solo al posizionamento.
Il tuo nuovo ruolo: la tua mente dietro il trattamento
Il report Gallup 2026 non dice che vincerà chi ha più macchinari. Ovviamente anche quelli servono per lavorare bene e meglio, ma basare il proprio lavoro solo ed esclusivamente su questo è un errore che può costare caro.
Dice che vinceranno le aziende e le professioniste che sapranno usare la tecnologia senza permettere che sostituiscano il loro cervello e il loro cuore.
Nel tuo centro questo significa:
-
smettere di essere “schiava” dei protocolli,
-
smettere di seguire ciecamente il fabbricante,
-
iniziare a essere la mente dietro ogni trattamento.
Puoi presentarti in modo chiaro alla cliente:
“Usiamo macchinari avanzati e tecnologie innovative, ma il vero valore è la mia formazione, la mia esperienza e la mia attenzione alla tua pelle. Le impostazioni e le scelte le faccio io, in base a ciò che vedo, sento e so di te e della tua storia.” Non ti suona meglio che dire “Il protocollo è esattamente cosi e basta“?
Questa non è solo comunicazione: è una promessa di valore concreto. Che ovviamente poi devi mantenere.
Una piccola sfida per te, ci stai?
Ti propongo una cosa semplice: scegli una sola azione da questo articolo e applicala per almeno 10 sedute.
Puoi, per esempio:
-
dedicare 5 minuti reali in più alla consulenza, prima di entrare in cabina, per osservare davvero la pelle e fare almeno due domande specifiche;
-
personalizzare almeno un parametro del protocollo in base a ciò che vedi, invece di usare sempre gli stessi valori “di default”;
-
chiedere alla cliente una domanda diversa ogni volta sul suo stile di vita, sul ciclo, sul sonno o sullo stress, per costruire una vera storia di trattamento;
-
fermarti dopo ogni seduta e scrivere 2–3 note su cosa è cambiato rispetto alla precedente, così da iniziare a tracciare in modo semplice i risultati;
-
raccontare a 3 clienti, in modo spontaneo, perché hai scelto proprio quel tipo di trattamento per loro, collegando la tua decisione alla loro storia.
Non serve fare tutto insieme.
Basta iniziare con una sola di queste sfide e osservare cosa cambia: nei commenti, nelle richieste di allungamento o di rinnovo di un pacchetto, nella tua percezione del lavoro, e anche nella soddisfazione delle clienti e tua personale
È proprio da questi piccoli passi che l’estetista‑esecutrice inizia a trasformarsi in un’estetista‑professionista: non tanto per quanti macchinari ha, ma per la qualità della sua presenza, della sua attenzione e della sua scelta.
Se ti va, scrivimi e fammi sapere com’è andata: mi piace pensare che il tuo successo è anche il mio! ❤️

da Chiara | Apr 18, 2026 | Etica, Normativa, Tecnologie, trattamenti, trattamenti corpo
La criolipolisi è legale in estetica? Cosa dice davvero la legge (e perché molti centri stanno rischiando)
Negli ultimi anni la criolipolisi è diventata uno dei trattamenti più richiesti nel mondo dell’estetica. Promessa semplice, forte appeal commerciale, risultati visibili: il mix perfetto per attirare clienti.
Ma c’è un problema che pochi affrontano con chiarezza: in Italia, la criolipolisi non è una tecnologia autorizzata per l’utilizzo nei centri estetici. E ignorarlo può avere conseguenze molto più serie di quanto si pensi.
Il punto normativo: cosa prevede il D.M. 206/2015
Il riferimento normativo per le apparecchiature utilizzabili in estetica è il D.M. 206/2015, che definisce in modo preciso quali tecnologie possono essere impiegate dall’estetista.
La criolipolisi non compare tra queste. Questo non è un dettaglio tecnico, ma un confine giuridico chiaro: significa che il trattamento rientra nell’ambito medico e non estetico.
Tradotto in termini pratici, utilizzare una criolipolisi in un centro estetico equivale a operare al di fuori delle competenze previste dalla legge e commettere dei reati penali, come lesioni colpose e l’abuso della professione medica.
Il grande equivoco: “Se è in vendita, è legale”
Molti professionisti arrivano alla criolipolisi (e non solo) attraverso un ragionamento semplice: se un macchinario è venduto liberamente, allora il suo utilizzo deve essere consentito.
È qui che nasce l’errore.
La vendita di un dispositivo non determina automaticamente la sua liceità d’uso in un determinato contesto professionale. Questo vuol dire che un’apparecchiatura può essere acquistata, ma non necessariamente utilizzata legalmente in un centro estetico.
Alcuni venditori sfruttano proprio questa ambiguità.
Mostrano altri centri che la utilizzano, normalizzano la pratica e spostano l’attenzione sul potenziale guadagno. È un meccanismo psicologico molto efficace: quando qualcosa sembra diffuso, il cervello abbassa la percezione del rischio.
Ma la legge non funziona per percezione.
Responsabilità: chi paga davvero
Uno degli aspetti più sottovalutati riguarda la responsabilità. In caso di controlli o, peggio, di danni al cliente, la responsabilità ricade esclusivamente su chi esegue il trattamento.
Non sul venditore.
Non sul produttore.
Non su “chi lo fa da anni”.
Su di te.
Questo comporta rischi concreti:
-
Responsabilità civile e penale
-
Possibile scopertura assicurativa
-
Sanzioni e sospensione dell’attività
È un punto cruciale: quando si esce dal perimetro normativo, si esce anche dalle tutele.
Non basta aver fatto firmare un consenso informato in questo caso, perché questo macchinario in un centro estetico non deve starci a prescindere.
I rischi clinici: non è un trattamento “soft”
Spesso la criolipolisi viene comunicata come una soluzione non invasiva e sicura. In realtà, si tratta di un processo che agisce sul tessuto adiposo attraverso il freddo controllato. E non parliamo di pochi gradi sottozero, ma temperature bassissime.
Se gestita in modo improprio o fuori da un contesto medico, può comportare complicanze rilevanti:
-
Ustioni da freddo
-
Danni ai nervi periferici
-
Necrosi del tessuto
Questi non sono semplici effetti collaterali estetici, ma eventi clinici che richiedono competenze sanitarie per essere gestiti.
Ed è proprio questo il motivo per cui la tecnologia non è inclusa tra quelle estetiche.
Il vero tema: posizionamento e fiducia
Oggi il mercato dell’estetica sta cambiando rapidamente.
Da una parte ci sono operatori che inseguono trattamenti “di tendenza”, spesso senza valutare a fondo implicazioni legali e sanitarie. Dall’altra ci sono professionisti che costruiscono il proprio valore su sicurezza, conformità e trasparenza.
Nel breve periodo, entrambe le strade possono sembrare valide.
Ma nel lungo periodo, solo una costruisce un business solido.
Il cliente moderno è molto più sensibile di quanto sembri: anche quando non conosce la normativa, percepisce il livello di professionalità, sicurezza e affidabilità di un centro., e qualche domanda se la fa.
Questa percezione guida le sue scelte.
Legalità come leva di marketing
Essere a norma non è un limite operativo, è un posizionamento strategico.
Significa poter comunicare con autorevolezza, ridurre i rischi, aumentare la fiducia e distinguersi in un mercato sempre più affollato e confuso.
In un contesto in cui molti promettono risultati, chi garantisce sicurezza ha un vantaggio competitivo reale. Non sta perdendo clienti, ma esattamente il contrario.
Conclusione
La criolipolisi non è semplicemente “un trattamento in più”. È oltre linea di confine tra estetica e ambito medico, tra scelta consapevole e rischio sottovalutato.
In un settore dove la fiducia è tutto, rispettare la legge non è solo un obbligo, È una strategia.
Proteggere i clienti significa proteggere il proprio business. Sempre.
FONTI
F Caso studio PubMed (2017): Frostbite con necrosi sostanziale del fianco dopo criolipolisi in salone di bellezza. Caso studio PMID: 28379099
Estetista condannata – Articolo su “Ilcittadinomb” 09/11/2019
Estetista condannata – Articolo su “La Stampa” 30/10/2025

da Chiara | Mar 24, 2026 | cellulite, PEFS, Tecnologie, trattamenti, trattamenti corpo
L’Onda d’Urto Radiale nella Ristrutturazione Tissutale: Dalla Fisica alla Meccanotrasduzione
Nel settore dell’estetica professionale, l’evoluzione tecnologica ci impone di superare l’approccio empirico per abbracciare protocolli basati sulla fisiologia molecolare. Tra le tecnologie non invasive, l’Onda d’Urto Radiale o Balistica (RSWT – Radial Shock Wave Therapy) si distingue per la sua capacità di indurre una risposta biologica profonda attraverso stimoli puramente meccanici.
In questo articolo analizzeremo i processi bio-fisici che rendono questa tecnologia indispensabile nel trattamento della PEFS (Panniculopatia Edemato-Fibro-Sclerotica) e del rilassamento cutaneo.
1. Caratteristiche Fisiche dell’Onda Radiale
A differenza delle onde d’urto focali (utilizzate in ambito medico per la litotripsia), le onde radiali generate per via pneumatica si propagano divergentemente nel tessuto. L’energia cinetica, generata da un proiettile accelerato da aria compressa, viene trasferita al manipolo trasmettitore.
L’impulso risultante è caratterizzato da:
-
Un picco di pressione positivo estremamente rapido
-
Una successiva fase di pressione negativa che genera il fenomeno della cavitazione instabile, fondamentale per la destrutturazione dei setti fibrosi.
2. Il Dogma della Meccanotrasduzione Cellulare
Il cuore scientifico dell’onda d’urto è la meccanotrasduzione: la capacità delle cellule di convertire un segnale meccanico in un evento biochimico.
Quando l’onda d’urto attraversa il tessuto interstiziale, lo stress meccanico deforma le membrane dei fibroblasti e delle cellule endoteliali. Questa deformazione attiva i canali ionici meccanosensibili e induce una cascata di segnali intracellulari che portano a:
-
Rimodellamento della Matrice Extracellulare (ECM): L’energia acustica stimola la sintesi di pro-collagene e l’espressione di metalloproteinasi (MMP), enzimi deputati al turnover dei tessuti. Questo processo trasforma un connettivo sclerotico e rigido in un tessuto elastico e funzionale.
-
Neovascolarizzazione (Angiogenesi): L’impulso meccanico promuove il rilascio di ossido nitrico (NO) e del fattore di crescita endoteliale vascolare (VEGF), ripristinando la microcircolazione compromessa negli stadi avanzati della cellulite.
-
Effetto Metabolico sull’Adipocita: Sebbene l’onda non causi la morte cellulare immediata (necrosi), l’aumento della permeabilità di membrana favorisce lo scambio ionico e la lipolisi indotta dal miglioramento dell’ossigenazione tissutale.
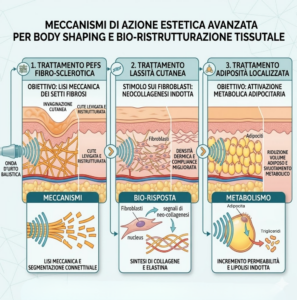
3. Applicazioni pratiche nel Centro Estetico
L’efficacia dell’onda d’urto è massima quando applicata secondo criteri di stadiazione precisi:
-
PEFS Fibro-Sclerotica: L’obiettivo è la lisi meccanica dei setti fibrosi che causano l’invaginazione cutanea.
-
Lassità Cutanea: Lo stimolo sui fibroblasti induce una “neocollagenesi” che migliora la compliance e la densità dermica, ideale per zone critiche come l’interno braccia e le cosce.
-
Adiposità Localizzata: In sinergia con altre tecnologie, l’onda d’urto accelera il metabolismo locale e facilita lo svuotamento linfatico dei trigliceridi.
La Scienza come Valore Aggiunto
Per l’estetista oggi, l’onda d’urto radiale non è un semplice “macchinario per la cellulite”, ma uno strumento di ingegneria tissutale. Comprendere la bio-meccanica del trattamento permette di personalizzare i parametri (frequenza in Hz e pressione in Bar) in base alla densità del tessuto della cliente, garantendo risultati certi e misurabili.
🎓 ELEVA IL TUO KNOW-HOW TECNICO
Il mercato dell’estetica si sta dividendo in due: chi esegue trattamenti e chi padroneggia la tecnologia con un approccio scientifico volto al risultato. Se vuoi approfondire come inserire l’onda d’urto nel tuo centro estetico e scoprire protocolli scientifici per comunicare questo valore alle tue clienti:
👉 [CONTATTACI PER UNA CONSULENZA TECNICA PERSONALIZZATA]
Riferimenti Scientifici e Bibliografia
da Chiara | Mar 21, 2026 | Benessere, laser, Scienza, Tecnologie
L’Illusione dell’Edema Follicolare: perché la “pelle a grattugia” è un fallimento tecnico
L’illusione dell’edema follicolare dopo l’epilazione laser viene spesso venduta come il “segno che il trattamento funziona”. In realtà, la letteratura scientifica lo descrive come una reazione infiammatoria acuta, comune ma non necessaria all’efficacia e, se ricercata in modo aggressivo, potenzialmente collegata a complicanze serie e persino a patologie rare dei follicoli e delle ghiandole apocrine.
Allo stesso modo, la ceretta nei periodi che precedono o intercorrono tra le sedute di laser è considerata una pratica da evitare nelle linee guida serie, perché altera il bersaglio biologico (papilla dermica e bulge) e riduce l’efficacia del trattamento nel periodo medio‑lungo.
1. La biologia del bersaglio: perché la ceretta è un nemico
Le linee guida cliniche e i testi di riferimento sull’epilazione laser sono chiari: prima e durante un ciclo di trattamenti si devono evitare tutti i metodi di epilazione “a strappo” (ceretta, pinzette, epilatori elettrici), consentendo solo la rasatura.
Il motivo non è “commerciale”, ma biologico:
-
Il bersaglio reale per la riduzione duratura non è il bulbo che se ne va col pelo, ma il complesso papilla dermica + bulge .
-
La papilla dermica è la struttura vascolare‑cellulare alla base del follicolo in fase anagen, che fornisce i segnali proliferativi al follicolo stesso; un danno termico controllato può portare a miniaturizzazione o distruzione della durata.
-
Il bulge è la regione medio‑superiore del follicolo (tra ghiandola sebacea e muscolo erettore del pelo) che ospita le cellule staminali epiteliali responsabili della rigenerazione del fusto e dell’epitelio follicolare.
La melanina del pelo funge da conduttore di calore : assorbe l’energia del laser e la trasferisce per diffusione termica verso papilla e bulge.
Quando facciamo una ceretta:
-
Estraiamo il fusto dal canale follicolare, “svuotando” la colonna pigmentata che serve da conduttore.
-
Per settimane, nel follicolo resta poco o nessun cromoforo disponibile: il laser trova meno bersaglio e il calore arriva peggio alle strutture profonde.
Conseguenza:
-
Sedute meno efficaci (meno peli in fase anagen trattabili).
-
Tentazione di “compensare” alzando i parametri, aumentando solo il carico termico superficiale e il rischio di edema marcato e complicanze varie.
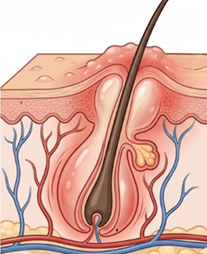
2. Cos’è davvero l’edema follicolare post laser
Clinicamente l’edema follicolare si presenta come piccoli rilievi (papule) edematosi e arrossati intorno agli sbocchi follicolari, che compaiono nelle ore successive al trattamento.
A livello fisiopatologico:
-
L’energia luminosa del laser viene assorbita dalla melanina nel fusto e nelle strutture profonde del follicolo, si trasforma in calore e induce una risposta infiammatoria locale (vasodilatazione, aumento di permeabilità vascolare, accumulo di liquidi → edema).
-
Le review e gli articoli clinici lo classificano come effetto collaterale comune e transitorio, che in genere si risolve spontaneamente in poche ore‑pochi giorni, non come un endpoint (obiettivo) terapeutico da ricercare.
La bibliografia lo prevede come reazione che può comparire, ma non come condizione da inseguire: il ripetersi sistematico di edema marcato da seduta a seduta diventa un segnale di allarme di parametri eccessivi, non una medaglia da esibire su Instagram.
Il punto cruciale è che l’efficacia della riduzione permanente dei peli non dipende dalla creazione di questo edema:
-
Studi istologici e protocolli sperimentali mostrano che impulsi ben calibrati danneggiano papilla dermica e bulge tramite diffusione termica dal fusto pigmentato anche quando la cute sovrastante non mostra edema evidente .
-
I pazienti, nelle casistiche cliniche, ottengono ottimi risultati con eritema lieve e senza edema follicolare marcato. Alcune linee guida indicano l’eritema e il lieve edema perifollicolare come conferma del targeting follicolare. La distinzione che facciamo qui è tra questo segnale fisiologico transitorio (accettabile) e la ricerca sistematica dell’edema massivo come ‘garanzia di efficacia’ (non supportata e controproducente)
In altre parole: il trattamento può colpire in profondità i veri target biologici senza trasformare la cute in una “pelle a grattugia” .
3. “Aging da edema”: il prezzo che paga il collagene
Qui entriamo nel terreno della dermatologia estetica avanzata: cosa succede al tessuto nel lungo periodo, se l’edema follicolare viene ricercato ossessivamente come “segno che stiamo lavorando forte e bene”?
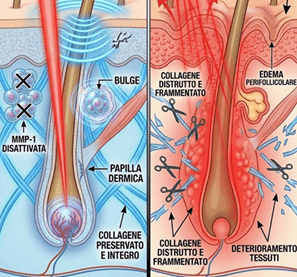
Niente di buono, e bisogna saperlo:
-
Esondazione
Quando il calore non rimane confinato lungo il follicolo ma “esonda” nel derma circostante, lo stimolo termico viene percepito come uno shock dal tessuto.
Questo è esattamente ciò che dobbiamo evitare con il concetto di “minimo danno necessario”.
-
Attivazione delle metalloproteinasi (MMP‑1)
La MMP‑1 è considerata un enzima chiave che innesca la degradazione del collagene in molti processi infiammatori e di foto‑invecchiamento.
Studi su cheratinociti umani (HaCaT) hanno dimostrato che:
-
Uno shock termico controllato aumenta in modo significativo l’espressione di MMP‑1.
-
Questo aumento è mediato dai canali TRPV1 (sensori del calore) e da una cascata che coinvolge PKCα.
Tradotto: più calore e più infiammazione = più MMP‑1 = più degradazione di collagene .
-
Danno strutturale progressivo
Se l’area viene sottoposta ripetutamente a trattamenti che generano edema marcato (e quindi infiammazione acuta intensa), a ogni seduta aggiungiamo un piccolo contributo alla frammentazione di collagene ed elastina attraverso le MMP.
Nel tempo questo può tradursi in:
-
Perdita di tonicità.
-
Tessuto più svuotato e meno compatto.
-
Peggioramento della qualità del derma nelle zone trattate.
Stiamo togliendo peli, ma se inseguendo l’edema stiamo ogni volta svuotando un po’ la struttura di sostegno della pelle , il prezzo estetico nel lungo termine non è più trascurabile.
4. Dal danno funzionale alla patologia: Fox‑Fordyce e follicoliti
Gli studi che hanno acceso i riflettori sul problema non dicono che “ogni piccolo edema passeggero fa ammalare”, ma mostrano come il danno termico ripetuto e non letale all’unità pilo‑sebaceo‑apocrina possa, nel tempo e in soggetti predisposti, sfociare in vere patologie.
4.1. Malattia di Fox‑Fordyce indotta da laser
Negli ultimi anni sono stati pubblicati diversi case report e una recensione che documentano casi di malattia di Fox‑Fordyce (FFD) insorta dopo cicli di epilazione laser:
-
Un case report riporta una giovane donna che sviluppa papule pruriginose ascellari tipiche di FFD pochi mesi dopo una serie di sedute laser; l’istologia mostra dilatazione e ostruzione dell’ostio follicolare, raccolta di cheratina e infiammazione perinfollcolare.
-
Una pubblicazione del 2024 descrive nuovi casi ascellari e pubblici dopo trattamenti Alessandrite/Diodo, con latenza da alcune sedute fino a 10 mesi; l’istologia evidenzia occlusione dei dotti apocrini e infiammazione cronica.
-
La recensione di Wahab et al. (Dermis, 2025) sintetizza la letteratura e propone un modello patogenetico: il calore del laser danneggia l’epitelio dell’infundibolo e dei dotti apocrini, favorendo micro‑rotture, cheratinizzazione anomala, ostruzione e una risposta infiammatoria granulomatosa cronica.
In tutti questi lavori gli autori collegano:
-
L’uso ripetuto del laser (spesso con sedute multiple su aree ricche di ghiandole apocrine).
-
Il danno cronico dell’unità pilo‑sebaceo‑apocrina e l’ostruzione dei dotti.
-
L’insorgenza di papule pruriginose persistenti, di difficile gestione terapeutica.
In questo contesto, l’edema follicolare non è più “arrossamento di poche ore”, ma il segno esterno di un microtrauma profondo ripetuto che può contribuire all’innesco di una patologia cronica.
4.2. Follicoliti e altre complicanze infiammatorie
Altre pubblicazioni hanno descritto:
-
Follicoliti acute e recidivanti dopo laser, con pustole e noduli dolorosi che richiedono terapia antibiotica o steroidea, spesso insorte nelle 24‑48 ore successive alla seduta.
-
Un aumento significativo di ustioni, discromie, cicatrici e follicoliti nei contesti in cui la depilazione laser non è supervisionata da medici o viene eseguita con parametri non adeguati al fototipo, a conferma che i trattamenti “spinti” per spettacolarizzare l’esito sono più rischiosi.
Questi dati rafforzano il concetto: alzare i parametri solo per “vedere tanto edema” è una strategia imprudente , non un segno di competenza.
5. Oltre il “medioevo del laser”: criteri di qualità oggi
Un operatore laser oggi non può misurare la propria bravura dalla quantità di arrossamento o dalla “pelle a grattugia” post‑trattamento.
I criteri da considerare per un professionista dovrebbero essere:
-
Risultati a distanza (6‑12 mesi), documentati con foto e valutazioni oggettive di riduzione pilifera.
-
Minimo danno necessario: colpire la papilla dermica e il bulge con il minor carico di infiammazione superficiale possibile, evitando l’edema marcato sistematico.
-
Rispetto totale del TRT (Tempo di Rilassamento Termico) come previsto dalla teoria della fototermolisi selettiva.
-
Rispetto della fisiologia follicolare: niente ceretta o strappi nelle 4‑6 settimane precedenti e tra le sedute, solo rasatura, per non sabotare il bersaglio biologico.
-
Prevenzione delle complicanze: riconoscere che FFD, follicoliti gravi e altre reazioni non sono “sfortuna”, ma esiti prevenibili di un uso improprio o eccessivamente aggressivo del laser.
In sintesi: un centro serio non dovrebbe accettare la formazione un “gadget” venduto in due ore dal commerciale (simpatico magari, ma qui sono necessarie e indispensabili competenze tecniche non sommarie):
La gestione corretta dei parametri, dei fototipi, delle controindicazioni, delle interazioni con altre tecniche (come la ceretta) e dei meccanismi biologici profondi richiede formazione strutturata , bibliografia, casi clinici e aggiornamento continuo.
Quando il corso di “abilitazione” dura un paio d’ore, viene fatto al volo in sala dimostrazioni o direttamente nel centro estetico, minimizzando o eludendo la parte scientifica, è legittimo, anzi doveroso, farsi qualche domanda sulla professionalità che si sta acquistando e sui potenziali problemi che inevitabilmente prima o poi arriveranno.
Bibliografia









